Една майка отново прегърна детето си и благодари на своите ангели в бели престилки
Защото говорим само когато имаме да кажем нещо лошо, a забравяме за доброто, пита се Борислава, след като отново прегръща детето си
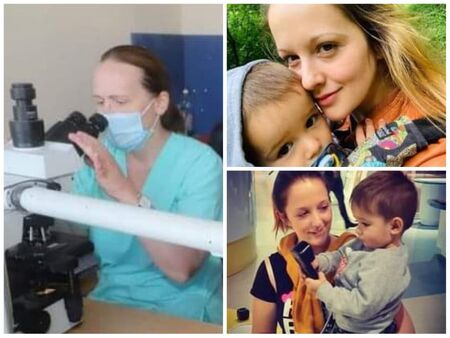
Борислава Маркова е майка на 3-годишно момченце. Днес тя е благодарна, че може отново да прегръща детето си, след като среща своите ангели в бели престилки. Това са бургазлийката д-р Антония Недева, д.м. - Клиника по хематология във ВМА, д-р Ваня Атанасова от МБАЛ "Надежда" и д-р Татяна Кънчева от поликлиниката към ВМА.
Борислава се свърза с Флагман.бг, изпрати ни емоционално писмо, за да благодари на тези, които са й помогнали в лечението й. "Описвам историята, истинска, току що случила се и с желание позитивната развръзка от нея - да достигне до повече хора, които да повярват, че в България има и невероятни лекари, с добри сърца! Защото напоследък сме свикнали да говорим само, когато имаме да кажем нещо лошо и да се оплачем, a някак забравяме да разказваме историите за доброто", пише ни Борислава.
Тя е диагностицирана с тежко заболяване. Болестта за нея идва неочаквано и незабелязано - между семейните й грижи. Борислава разказва, че е обърнала внимание на състоянието си едва когато се е успокоила за здравето на детенцето и съпруга си, които също били болни.
Предприела домашни мерки за лечение, с които сме свикнали да борим настинките и грипа не помогнали и тя решила да си направи тест за COVID-19, след консултация с личния си лекар. Още тогава състоянието й било тежко. Борислава, която винаги била енергична и седмица се е грижила за болните си близки, се сринала.
Изминавала трудно 300-те метра до лабораторията за 40 минути. Нейният резултат бил отрицателен, както и следващият направен PCR. По съвет на своя гинеколог д-р Ваня Атанасова си направила и пълна кръвна картина, а резултатите са притеснителни. След изключително тежка нощ с температура, болки в мускулите, гадене, треска, задух, главоболие и други допълнителни симптоми, Борислава била заведена с линейка в болница. В Спешна помощ й бил изписан антибиотик, който обаче не помагнал. На следващия ден тя отново потърсила медицинска помощ.

"След изтощително чакане и обикаляне за спазване на процедурите с повторен тест за COVID-19 (отново отрицателен) – становището на медиците от УМБАЛСМ „Н. И. Пирогов” бе, че съм за спешен прием, но при тях места в „чисто“ (отделение без COVID-19) няма", пише Борислава.
С помощта на медиците от лечебното заведение тя била настанена в МБАЛ София. Там от Гастроентерология била препратена в отделението по Хематология.
Състоянието на Борислава продължавало да е тежко, като тя споделя, че от четири дни не може да се храни. Така младата жена била насочена към кабинета на д-р Татяна Кънчева, която след преглед и поглед над изследванията, незабавно я пратила към Спешно отделение на Военномедицинска академия.
Там диагнозата й е уточнена - тежка форма на агранулоцитоза. Според медицинските сайтове това е пълна липса на гранулоцити в периферната кръв (внезапен опасен срив на имунитета). Гранулоцитите са опорен стълб в имунната защитна система на организма. Те са не само част от първата линия на защита от инфекции, но са необходими и за цялостната интеграция на имунния отговор. Когато концентрацията им в кръвта падне под определена стойност, се развиват опасни гранулоцитопенични състояния.
Тук медиците са съдействали напълно, като въпреки липсата на места, незабавно разместват, за да я приемат и Борислава е настанена в стерилен бокс, където започват вливания и изследвания.
След нови уточнения и лечение, тежката инфекция е овладяна и състоянието й позволява проследяване и лечение в амбулаторни условия.
"Прегърнах сина си, за първи път от 17 дни, без болка, без страх, че ще го заразя", радва се Борислава. Ще завършим тази история за добротата, отдадеността на професията и желанието да спасиш живот с текста на Борислава Маркова:
"Това е щастливата развръзка на моята история, а краят – надявам се ще е съвсем скоро. Във времена на COVID-19, за мен беше изключителен късмет да бъда лекувана от лекар с голямо сърце и изключителни умения, който не се страхува да лекува пациентите си! Това е д-р Антония Недева. Да, през 2021 година има и други вируси, които са в състояние да доведат до безпомощност - млад и енергичен човек, който рядко боледува", написа в емоционалното си писмо до Флагман.бг Борислава.













 Влиза в любимо шоу
Влиза в любимо шоу









































продавал фалшиви зелени сертификати за КОВИД 19
как мое се включим
Да не говорим че бърз преглед показва, че това състояние е причинено или от препаратите, или от други отрови на фармакията, или от отровите, радиацията, електромагнитните вълни с които сме заобиколени отвсякъде и чиято цел е да ни убият всички като хлебарки! Част от причиняващите го хапчета са тези които идиотите ядат като бонбони всеки ден, а други са по-специфични и бяха популяризирани точно покрай тази истерия. Дори и да е някакво изключение, 70%!!!! от случаите са причинени от отровите на фармафията!
И да не мислите че положението е такова само тук?! В САЩ се признава, че медицинските грешки са 3-та (ТРЕТА) най-важна причина за смърт! И това изследване е дори на ПРЕСТЪПНИЦИТЕ от Джонс Хопкинс! Щом е тяхно, може и да са първата причина! Изследването си беше публикувано в масовите медии и дори още не е изтрито.
https://www.cnbc.com/2018/02/22/medical-errors-third-leading-cause-of-death-in-america.html
https://www.hopkinsmedicine.org/news/media/releases/study_suggests_medical_errors_now_third_leading_cause_of_death_in_the_us
What causes agranulocytosis?
Acquired agranulocytosis is almost invariably caused by exposure to drugs and/or chemicals.
Acquired granulocytosis can be caused by:
certain medications
exposure to chemicals, such as the insecticide DDT
diseases that affect bone marrow, such as cancer
serious infections
exposure to radiation
autoimmune diseases, such as systemic lupus erythematosus
nutritional deficiencies, including low levels of vitamin B-12 and folate
chemotherapy
A study from 1996 found that about 70 percent of cases of acquired agranulocytosis are linked to medications. Drugs that can cause agranulocytosis include:
antithyroid medications, such as carbimazole and methimazole (Tapazole)
anti-inflammatory medications, such as sulfasalazine (Azulfidine), dipyrone (Metamizole), and nonsteroidal anti-inflammatory drugs (NSAIDs)
antipsychotics, such as clozapine (Clozaril)
antimalarials, such as quinine